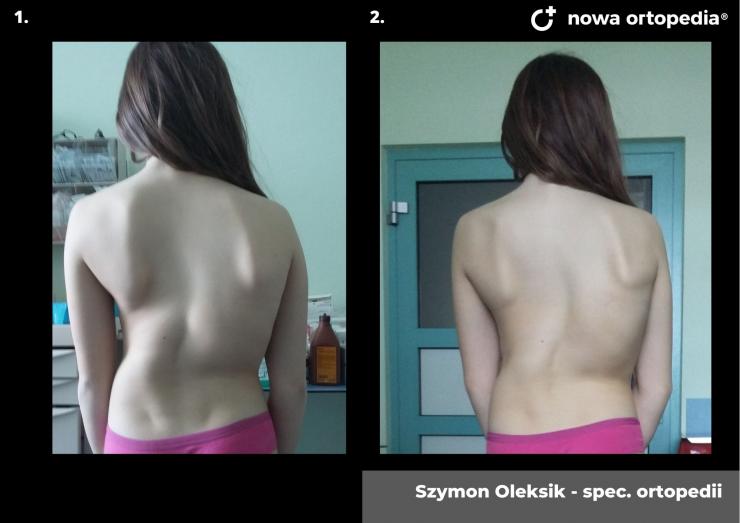
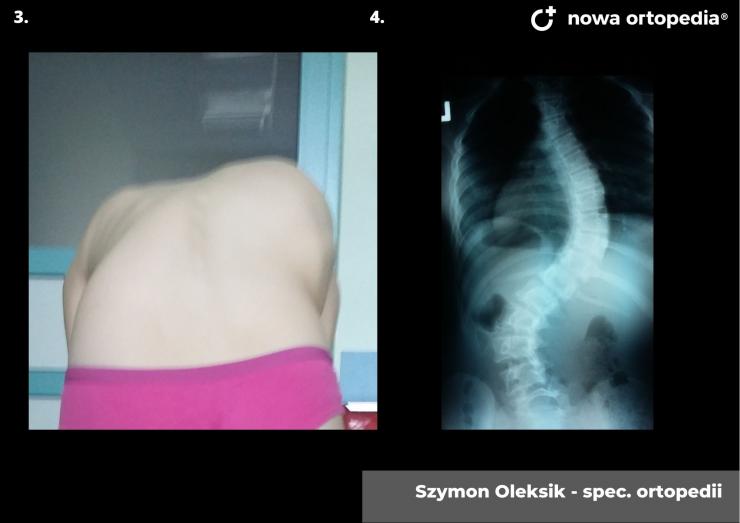
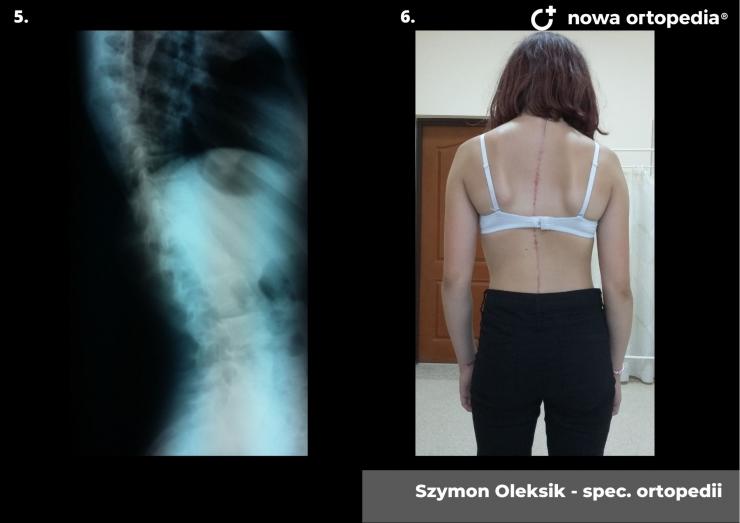
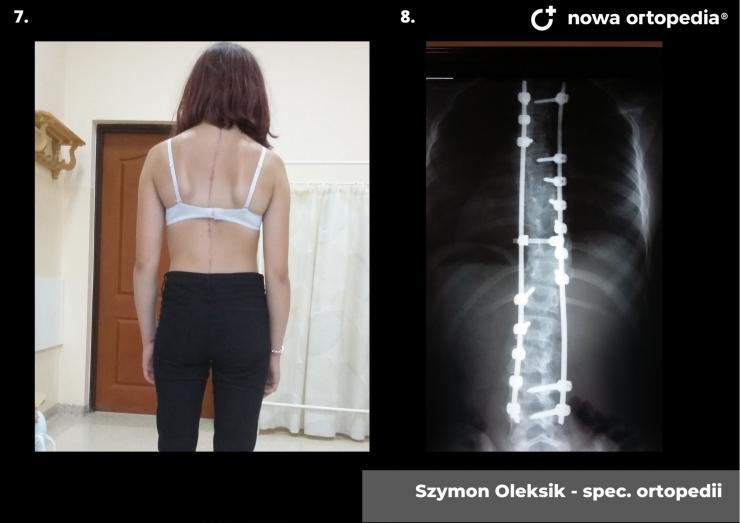
Choroba Gravesa-Basedova (ChGB) zaliczana jest do chorób ogólnoustrojowych autoimmunologicznych, które charakteryzują się niewłaściwą pracą układu immunologicznego. W chorobie Gravesa – Basedowa pobudzone zostają receptory dla TSH przez przeciwciała skierowane przeciwko anty -TSH oraz występuje podwyższone uwalnianie hormonów tarczycy. W przebiegu choroby pojawiają się objawy związane z nadczynnością tarczycy. Choroba ta cechuje się zróżnicowanym obrazem klinicznym, głównie ze strony tarczycy, tkanek oczodołów oraz skóry, a także paliczków rąk lub stóp. Zauważalne jest także znaczące powiększenie tarczycy wraz z współwystępującymi szmerami naczyniowymi orbitopatii tarczycowej, jak również obrzęk przedgoleniowy skóry oraz rzadko akropachia tarczycowa.
Umów wizytę teraz - do lekarza specjalizującego się w leczeniu choroby Gravesa-Basedova w naszym szpitalu
Przyczyny choroby Gravesa-Basedova
- predyspozycje genetyczne;
- reumatoidalne zapalenie stawów;
- niedoczynność kory nadnerczej (pierwotna lub wtórna)
- występowanie cukrzycy typu I;
- problemy skórne (bielactwo);
- silny stres;
- uraz psychiczny.
Objawy choroby Gravesa-Basedova
- nadprodukcja hormonów tarczycy;
- wole tarczycy (powiększenie gruczołu tarczycy);
- wytrzeszcz oczu ( może wystąpić przed wystąpieniem nadczynności tarczycy);
- obrzęk przedgoleniowy (gromadzenie się substancji limfatycznej w skórze);
- powiększenie palców dłoni oraz stóp, czyli akropachia tarczycy;
- u niektórych pacjentów występuje palpitacja serca;
- nawracająca biegunka;
- zaburzenia nastroju;
- problemy z cyklem miesiączkowym;
- włóknienie mięśni oraz tkanki łącznej okołogałkowej;
- obrzęk mięśni gałki ocznej;
- zaburzone libido.
Diagnostyka choroby Gravesa-Basedova
Częstotliwość występowania choroby Gravesa – Basedova u pacjentów jest trudna do ustalenia. W dużym stopniu zależy od pojawienia się zmian ocznych oraz zakresu przeprowadzonych badań pomocniczych. W diagnostyce choroby Gravesa-Basedova pomocne mogą być techniki takie jak tomografia komputerowa lub rezonans magnetyczny. Podstawową metodą diagnostyki wykorzystywaną w chorobach Gravesa Basedowa jest badanie surowicy krwi. Zazwyczaj widoczne jest zwiększenie poziomu hormonów FT3 i FT4 oraz stężenie poniżej normy hormonu TSH. Jak również obserwuje się obecność w surowicy specyficznych przeciwciał anty-TSHr, które są skierowane przeciwko receptorom hormonu tyreotropowego produkowanego przez przysadkę mózgową. Są pewne wskazania, które mogą świadczyć o chorobie Gravesa – Basedowa. Należą do nich przede wszystkim jawne lub subkliniczne postaci nadczynności tarczycy, podwyższony poziom przeciwciał anty-TSHr oraz orbitopatia tarczycowa ze znaczym zajęciem tkanek miękkich oczodołu lub dermopatia tarczycowa.
Metody leczenia choroby Gravesa- Basedova
Dokonanie wyboru konkretnej metody leczenia w przypadku choroby Gravesa- Basedova jest istotnym problemem klinicznym. Wyróżnia się trzy alternatywne metody leczenia nadczynności tarczycy w przebiegu choroby Gravesa- Basedowa. Zalicza się do nich:
- leczenie tyreostatykiem jest stosowane w sytuacji niezbyt nasilonej nadczynności tarczycy. Gdy obecne są małe wole i odnotowuje się niski poziom przeciwciał przeciwko receptorom hormonu stymulującego tarczycę (TSH), czyli TRAb. Leczenie tyreostatykiem opiera się na stosowaniu leków hamujących syntezę hormonów tarczycy spowolniających aktywność peroksydazy tarczycowej. W naszym kraju aktualnie można zakupić dwa tyreostatyki, pochodna imidazolu (tiamazol) oraz pochodna tiouracylu (propylotiouracyl), w postaci preparatów takich jak : Tiamazol: Metizol tabl. po 5 mg, Thyrozol tabl. powl. po 5, 10, 20 mg, Propylotiouracyl: Thyrosan tabl. po 50 mg. W pierwszej fazie leczenie zaczyna się od dużej dawki podawanej 2-3 razy dziennie i stopniowo zmniejsza się ją do dawki podtrzymującej. Eutyreozę, czyli prawidłowy poziom TSH i T4 w surowicy otrzymuje się zwykle po 4-6 tygodniach leczenia, wtedy wystarczy stosować tylko dawkę podtrzymującą tyreostatyk. W Polsce jednym z ważniejszych tyreostatyków, który podaje się w leczeniu nadczynności tarczycy jest tiamazol. Jego działanie polega na zmniejszeniu stężenia przeciwciał przeciwko receptorowi TSH w obrębie tarczycy. Natomiast propylotiouracyl, używa się jeśli występują objawy związane z uczuleniem na tiamazol oraz u kobiet w ciąży oraz karmiących piersią. Oprócz tego propylotiuracyl ma hamujący mechanizm działania wobec T4 do T3. Monitorowanie przebiegu leczenia opiera się na ocenie klinicznej pacjenta. A także na comiesięcznym sprawdzaniu stężenia w surowicy hormonów: początkowo FT4 , ponieważ stężenie TSH może być długi okres czasu na niskim poziomie i kolejno TSH, którego stężenie należy mieć w granicach normy. Gdy chory uzyskuje stan eutyreozy, a FT4 obniża się do dolnej granicy normy lub jest poniżej normy, to wtedy należy zaproponować zmniejszenie dawki tyreostatyku. Do powikłań leczenia tyreostatykami zalicza się uszkodzenie wątroby oraz agranulocytoza, czyli obniżenie poziomu neutrofili we krwi, która występuje sporadycznie. Leczenie tyreostatykiem jest pomocną oraz bardzo skuteczną metodą leczenia nadczynności tarczycy. Dzięki tej metodzie można w miarę szybki sposób skontrolować wartości hormonów tarczycy.
- leczenie radiojodem (131I) jest proponowane kobietą które planują ciążę w czasie ponad 6 miesięcy po leczeniu oraz osobą nie akceptującym leczenia tyreostatykiem lub w przypadku gdy inna metoda leczenia nie przynosiła zamierzonego efektu. Leczenie radiojodem jest wprowadzane dla osób ze schorzeniami będącymi przeciwwskazaniami do operacji na przykład z przewlekłą niewydolnością serca. Metoda ta polega na podawaniu doustnie jodu promieniotwórczego (131 I) w formie płynu lub kapsułki. Gdy zostanie podana wystarczająca dawka jodu promieniotwórczego u pacjentów z chorobą Gravesa-Basedowa powstaje niedoczynność tarczycy. Wtedy stosuje się dodatkową dawkę. Efekt leczenia można ocenić już po trzech miesiącach na podstawie rozmiaru gruczołu tarczycy. Utrzymanie właściwej czynności tarczycy po zastosowaniu pojedynczej dawki jodu promieniotwórczego jest trudne do osiągnięcia. Ponowne wystąpienie nadczynności tarczycy może powodować stymulację receptorów tyreotropinowych w tkance. Najważniejszym celem u pacjentów z chorobą Gravesa-Basedowa leczonych jodem promieniotwórczym jest całościowa ablacja gruczołu tarczycowego.
- operacja tarczycy jest wykonywana w przypadku dużego wola o objętości powyżej około 80 ml oraz w przypadku podejrzenia raka tarczycy lub gdy stwierdza się obecność dużych guzów zimnych, mających wymiar ponad 4 cm. u kobiet planujących ciążę w czasie nie dłuższym niż 6 miesięcy oraz u pacjentów z umiarkowaną i ciężką aktywną orbitopatią Gravesa. Ważnym kryterium pozwalającym na wykonanie operacji jest prawidłowy stan hormonalny. Likwidacja gruczołu tarczycowego w nadczynności może powodować wystąpienie przełomu tyreotoksycznego, który może zagrażać życiu. A ciężka niedoczynność tarczycy zmniejsza bezpieczeństwo w czasie znieczulenia ogólnego oraz naraża pacjenta na wystąpienie różnych powikłań sercowo-naczyniowych w okresie pooperycyjnym. Dlatego przed leczeniem operacyjnym powinno się podjąć należyte leczenie farmakologiczne w celu uzyskania odpowiedniego poziomu hormonów tarczycy.
Bibliografia
1. Szczepańska E. i in. Trudności w leczeniu choroby Gravesa-Basedowa. Post N Med 2017, 30,12: 683-688.
2. Bednarczuk T. i in. Postępowanie w orbitopatii towarzyszącej chorobie Gravesa i Basedowa. Endokrynologia Polska/Polish Journal of Endocrinology Tom/Volume 60; Numer/Number 4/2009 ISSN 0423–104X.
3. Douglas S. Ross, MD. Leczenie nadczynności tarczycy jodem promieniotwórczym. The NEW ENGLAND Journal of Medicine 2011, 20, 7 :L 71-78.