Elektromiografia ( EMG) – jest to badanie czynności bioelektrycznej mięśni. Opiera się na ocenie reakcji mięśnia na bodziec elektryczny, który zostaje doprowadzany do mięśnia specjalną elektrodą igłową jednorazowego użytku. Dana elektroda odbiorcza rejestruje potencjały tworzące się w mięśniu w czasie spoczynku, w momencie wykonywania maksymalnego wysiłku oraz podczas prowadzenia niewielkiego wysiłku. Sygnały mioelektryczne powstają w wyniku zmian fizjologicznych w błonach komórkowych włókien mięśniowych. Badanie EMG umożliwia dokonania zdiagnozowania chorób takich jak dystrofie mięśniowe, zespół cieśni nadgarstka czy miastenię.
Umów wizytę teraz - do lekarza wykonującego badanie EMG w naszym szpitalu
Źródło sygnału elektrycznego w badaniu EMG
Głównym źródłem sygnału elektrycznego są wytwarzające się postsynaptycznie potencjały czynnościowe w obszarze synaps jednostek ruchowych. Potencjały te zaobserwować można wzdłuż komórek mięśniowych. W ten sposób przechodzą obok elektrody igłowej są przez nią rejestrowane. Jedną z najmniejszych zauważalnych w ciągu niewielkiego skurczu mięśnia poprzecznie prążkowanego zmianą potencjału jest tzw. potencjał jednostki ruchowej. Gdy ulega aktywacji większa liczba jednostek ruchowych powstaje zapis wysiłkowy z mięśnia poprzecznie prążkowanego.
Parametry brane pod uwagę podczas badania czynności bioelektrycznej mięśnia
W analizie zapisu elektromiograficznego z mięśnia podaje się analizie poszczególne sekwencje:
- zapis spoczynkowy,
- zapis wysiłkowy,
- parametry potencjałów jednostek ruchowych,
- potencjały wkłucia,
- potencjały płytki tzw. miniaturowy potencjał płytki końcowej (miniature end plate potential- MEPP),
- pojedyncze fibrylacje,
- spontaniczne potencjały rejestrowane w spoczynku wskazujące na patologiczne zmiany.
Do patologicznych zmian zalicza się:
- fibrylacje, czyli potencjały posiadające pierwszą ujemną fazę o charakterystycznym intensywnym dzwięku padającego deszczu. Fibrylacje są dowodem na to, że mięsień jest unerwiony.
- dodatnie fale ostre, czyli spontaniczne oraz gwałtowne wyładowania o początkowej fazie dodatniej. Po której następuje długa faza ujemna. Potencjały te charakteryzują się dłuższym czasem trwania oraz bardziej głuchym dźwiękiem w głośniku aparatu EMG. Dodatnie fale ostre wskazują na uszkodzenie włókien ruchowych typu aksonalnego oraz ujawniają się później niż fibrylacje. Potencjały odnerwienia takie jak fibrylacje oraz dodatnie fale ostre zauważalne są zwykle po 2-3 tygodniach od uszkodzenia nerwu. Potencjały odnerwienia nie są przyczyną klinicznych objawów ruchowych w miejscu odnerwionego mięśnia.
- fascykulacje , czyli złożone spontaniczne wyładowania jednostek ruchowych. Związane są one zazwyczaj z patologią komórek rogów przednich rdzenia i znajdują się przede wszystkim w stwardnieniu zanikowym bocznym, ale mogą również występować w neuropatiach.
Zastosowanie EMG
- EMG umożliwia bezpośrednio wgląd w pracę oraz funkcjonowanie mięśnia.
- Umożliwia pomiar czynności mięśnia.
- Pomaga podjąć właściwą decyzję przed lub po zabiegu operacyjnym.
- Ułatwia prowadzenie dokumentacji leczenia oraz treningu.
- Daje możliwość pacjentom poczuć własne mięśnie i je trenować.
- Pozwala analitykom analizować oraz ulepszać trening sportowy.
- Sprawdza czynność mięśni w badaniach ergonomicznych.
Zasada działania
EMG używany do diagnostyki chorób nerwowo-mięśniowych wymaga zapisu za pomocą domięśniowych elektrod igłowych. Badanie to polega na obserwacji wewnętrznej aktywności elektrycznej. To umożliwia elektroda igłowa o spontanicznych wyładowaniach, gdy mięsień jest w spoczynku oraz w momencie pojawienia się natężenia aktywności elektrycznej podczas skurczu. Jednym z najważniejszych niepokojących objawów aktywności elektrycznej jest zjawisko tzw. pikującego bombowca, które rejestruje się w zaburzeniach miotoniczny (dystrofia miotoniczna) oraz bardzo często zauważalnych u matek wiotkich noworodków. Przede wszystkim zasada badania polega na pobudzeniu nerwu oraz odpowiedniej rejestracji odpowiedzi w mięśniu dystalnym, efektorze ruchowym tego nerwu. W przypadku uzyskania potencjału mniejszego od oczekiwanego to świadczy, że niewiele aksonów przewodzi bodziec. Może to wynikać z uszkodzenia (zwyrodnienia) aksonu (neuropatia aksonalna) lub uszkodzenia komórek rogów przednich rdzenia kręgowego. W wyniku uszkodzenia komórek rogów przednich rdzenia dochodzi do zmian w efektorach mięśniowych o charakterze odnerwiennym, które można zaobserwować w EMG w postaci wykresu na monitorze. W momencie gdy mięsień jest rozluźniony, na wykresie zauważyć można formę mniej lub bardziej zakłóconej linii podstawowej. Szum na linii EMG zależny jest od wielu czynników. Głównie od jakości wzmacniacza EMG, szumu otoczenia, jak również od jakości danych warunków pomiaru. W prawidłowym działaniu wzmacniacza oraz poprawnie przygotowanej skórze, uśredniony szum linii podstawowej nie powinien przekraczać zakresu od 3-5 mV, a najlepiej 1-2 mV. Zweryfikowanie jakości linii podstawowej EMG jest bardzo ważnym elementem w wykonywaniu pomiarów EMG. Należy nie podawać interpretacji zakłóceń interferencyjnych lub problemów z aparatem jako powód zwiększonej czynności podstawowej lub napięcia mięśniowego. Zdrowy rozluźniony mięsień nie wykazuje znaczącej aktywności EMG, ponieważ nie posiada depolaryzacji oraz potencjałów czynnościowych. Odnotowane piki w surowym zapisie EMG, z natury mają kształt przypadkowy, co oznacza, że kształt wyładowań nie może być znowu powtórzony. W prawidłowych pomiarach szybkość przewodzenia jest zależna od stopnia mielinizacji największych oraz najszybciej przewodzących włókien nerwowych.
Czynniki wpływające na sygnał EMG
Charakterystyka tkankowa – człowiek jest dobrym przewodnikiem elektrycznym, lecz przewodnictwo to różni się w konkretnych tkankach. W zależności od ich typu oraz grubości warstwy procesów fizjologicznych lub temperatury.
Zakłócenia fizjologiczne tzw „Cross Talk” - znajdujące się blisko badanego miejsca mięśnie, mogą dawać sygnał EMG, który jest wykrywany przez elektrodę. Często „Cross Talk” nie przekracza 10-15% całkowitej zawartości sygnału lub nie jest w ogóle zauważalny.
Zmiany geometrii pomiędzy brzuścem mięśnia a miejscem przyłożenia elektrody - każda zmiana odległości pomiędzy miejscem powstawania sygnału, a miejscem jego wykrywania zmienia zapis EMG. Jest to defekt występujący we wszystkich badaniach dynamicznych dotyczących ruchu.
Szumy zewnętrzne - szczególnie są zauważalne w środowiskach o dużym natężeniu zakłóceń elektromagnetycznych. Często powstają w wyniku nieprawidłowego uziemienia innych urządzeń zewnętrznych.
Elektroda i wzmacniacze- poprawny wybór elektrod oraz wewnętrznych wzmacniaczy mogą wnosić dodatkowe składowe do linii podstawowej EMG. Szum wewnętrzny wzmacniacza powinnien osiągać wartość bliską około 5 Vrms.
Przygotowanie do badania
W dniu badania należy dokładnie umyć badaną część ciała wodą z mydłem aby była czysta. Na skórę w obszarze, który ma być badany nie zleca się nakładania kremów, maści, emulsji, olejków itp. Przed badaniem możesz normalnie przyjmować wszystkie przepisane leki. Jednak tą kwestię lepiej wcześniej omówić z lekarzem prowadzącym. Często zabrania się zażywania leków przeciwkrzepliwych oraz wydłużających czas krwawienia. Najlepiej zabrać ze sobą listę stale przyjmowanych leków. Przeciwwskazaniem do badania jest wszczepiony kardiowerter lub elementy metalowe w sercu. Do nich zaliczana jest sztuczna zastawka. Dopuszczalne są elementy tytanowe.
Przebieg badania
Elektromiografia umożliwia ustalenie lokalizację oraz charakter zmian patologicznych w mięśniach. Badanie EMG wykonywane jest dla pacjentów, którzy wymagają diagnostyki układu nerwowego. Przykładem mogą być choroby powstałe w wyniku ucisku nerwów takich jak zespół cieśnia nadgarstka lub choroby złącza nerwowo-mięśniowego (miastenii). W badaniu wykorzystywana jest elektroda igłowa. Badanie EMG to w zasadzie cztery typy badań: elektroneugrafia, badanie mięśni, badanie transmisji nerwowo-mięśniowej oraz badanie nadpobudliwości nerwowo-mięśniowej. Elektroneugrafia to badanie przewodnictwa w nerwach obwodowych. Po nim sprawdza się efektywność danego mięśnia, wprowadzając w niego kilka lub kilkanaście elektrod igłowych. W mięśniu umieszcza się drobne elektrody igłowe w odległości 1-2 centymetrów od siebie. Przez elektrody przechodzi bodziec elektryczny, dzięki któremu można zarejestrować mięsień w trakcie spoczynku, dowolnego ruchu lub wysiłku. Trzecie badanie (transmisji nerwowo-mięśniowej) nazywane także próbą męczliwości lub miasteniczną. Polega ono na stymulacji mięśnia sypermaksymalnymi bodźcami dzięki elektrodą znajdującym się na skórze. Ostatni etap to sprawdzenie nadpobudliwości nerwowo-mięśniowej, które ma na celu zdiagnozowanie tężyczki. Stosuje się w nim elektrody igłowej umieszczanej miedzy kciukiem, a palcem wskazującym i opaski elastycznej na ramię, która ma za zadanie wstrzymać przepływ krwi. Wyniki badania EMG można sprawdzić od razu po zakończeniu poszczególnych etapów.. Podczas i po badaniu odczuwać można ból i dyskomfort, jednak większość osób toleruje je dobrze. Czas trwania badania EMG zależy od jego zakresu oraz współpracy pacjenta z osobą wykonującą to badanie. Zazwyczaj wynosi od 15 do 60 minut. Po wszystkim do normalnej, codziennej aktywności można wrócić bez większego problemu bezpośrednio po opuszczeniu placówki leczniczej.
Pacjent podpięty pod aparat elektomiograficzny
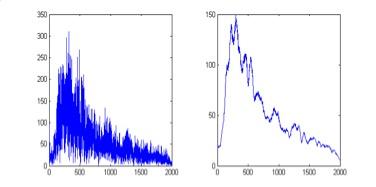
Przykładowe wykresy wyników otrzymanych podczas badania elektromiograficznego. W ten sposób uzyskuje się wektor wejściowy złożony z 60 elementów.
Przykłady elektromiografów:


Bibliografia :
1. Szapłyko W. Elektromiografi a (EMG) i badanie szybkości przewodzenia w nerwach obwodowych (NCS). 41-43.